> REVISÃO DA LITERATURA
A Instabilidade Crónica da Articulação Tibio-Társica:
Etiologia, Fisiopatologia e Métodos de Medição e Avaliação
Marc Reis 1, Raúl Oliveira 2
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
6
>RESUMO
Introdução: A instabilidade crónica da tíbio-társica (ICTT) está associada à instabilidade mecânica e/ou funcional da articulação tíbio-társica, sendo descrita como a alteração residual mais comum após lesão capsulo-ligamentar. Testes dinâmicos mostram ser mais adequados para a identificação de défices funcionais relacionados com alterações na oscilação postural e no tempo de estabilização, com efeitos na estabilidade dinâmica, particularmente solicitada em gestos desportivos como a recepção de um salto ou numa mudança brusca de direcção na corrida. Objectivo: elaborar uma revisão compreensiva e analítica da literatura que descreva de forma sucinta o conceito de ICTT, os
seus processos etiológicos e fisiopatológicos que fundamentam a disfunção, assim como os métodos de avaliação da oscilação postural que nos permitam quantificar objectivamente a dimensão dos mecanismos de controlo postural. Discussão: O desenvolvimento de instabilidade crónica da articulação tíbio-társica (ICTT) é a alteração mais comum após lesão deste complexo articular, sendo esta caracterizada como tendo uma componente mecânica e/ou funcional.
Os sintomas como episódios de sensação de instabilidade articular (giving away), dor e défices em actividades funcionais associados a ocorrência de recidivas de lesão, determinam um quadro de ICTT. Os estudos enfatizam a importância da avaliação dinâmica do controlo postural, onde os mecanismos de feedforward têm especial relevância. A avaliação da OP, nomeadamente em single leg jump landing (SLJL), e do tempo de estabilização, deve ser parte integrante deste tipo de avaliação clínica. Conclusão: Uma boa compreensão dos mecanismos de controlo postural inerentes à ICTT e o conhecimentos dos métodos de avaliação da OP, permitem uma melhor integração e
avaliação da efectividade de programas de reeducação neuro-motora na melhoria da estabilidade, no sentido de prevenir e/ou minimizar o risco de recidiva de lesão e consequente melhoria da performance do atleta, tanto em sujeitos com instabilidade, como em sujeitos saudáveis (prevenção).
Palavras-Chave: Instabilidade crónica da tíbio-társica; Oscilação Postural; Controlo Postural; Tempo de Estabilização
>ABSTRACT
Introduction: The Chronic Ankle Instability (CAI) is associated with a mechanical and/or functional instability of the ankle joint, being described as the most regular residual dysfunction after an ankle injury. Dynamic tests show to be the most adequate to identify the functional deficits related to the changes in postural movements and in the stabilization time, with consequences in dynamic stability, particularly the kind that is more important for sportive maneuvers such as the landing of a jump or the sudden change of a run. Goal: To elaborate a comprehensive and analytical literature revision that describes in a resumed way, the concept of CAI, its etiological and pathophysiological that is the base of the dysfunction, as well as the methods to evaluate the postural movement that allows us to objectively quantify the dimension of the mechanisms of postural control. Discussion: The development of CAI is the most common change after an injury in this joint complex, being characterize as having a mechanical and/or functional component. The symptoms such as episodes of a feeling of joint instability (giving away), pain or deficits in functional activities associated with the occurrence of recurrence of the injury, determine a CAI overview.
Studies emphasize the importance of the dynamic evaluation of the postural control, where the feedforward mechanisms are especially relevant. The evaluation of the postural oscillation (PO), especially in a single leg jump landing and the stabilization time, should be fully integrated in this kind of clinical evaluation. Conclusion: A good comprehension of the postural control mechanisms directly related to CAI and the knowledge of OP evaluation methods, allow for a better integration and evaluation of the effectiveness of the neuro-motor rehabilitation programs in stability improvement, in order to prevent and/or minimize the risk of reoccurrence of the injury and
consequent improvement of the athlete’s performance, in subjects with instability, as well as healthy subjects (Prevention).
Key Words: Chronic Instability of the ankle; Postural Movement; Postural Control, Stabilization Time
Marc Reis
Fisioterapeuta. Mestre em
Fisioterapia pela FMH-UTL1
ft.marcreis@gmail.com
Raúl Oliveira
Fisioterapeuta. Doutorado em
Fisioterapia pela FMH-UTL2
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
7
Introdução
A instabilidade crónica da tíbio-társica (ICTT)tem sido objecto de estudo em muitas
investigações, nomeadamente ao nível do seu processo fisiopatológico e factores de risco
intrínsecos e extrínsecos associados à sua elevada taxa de incidência, assim como, dos seus
efeitos funcionais após lesão capsulo-ligamentar resultante de mecanismos de entorse de
repetição. Diversos estudos apontam para a presença de alterações da oscilação postural
(OP) em indivíduos com ICTT, o que poderá indiciar alterações ou disfunções nas estratégias
de controlo motor ou postural. Contudo, existealguma controvérsia relativamente aos métodos
utilizados para a sua medição quanto à suafiabilidade e sua aplicação em situações de
contexto clínico.O entorse da articulação tíbio-társica é um dosmecanismos de lesão mais frequente na práticadesportiva (Suda, Amorim & Sacco, 2009). Osdesportos em que os atletas realizam
frequentemente saltos e recepções em apoiounipodal, apresentam um elevado risco de lesão
na articulação tíbio-társica (Thacker et al.,1999).Garrick (1997) considerou também que o
complexo ligamentar externo da articulaçãotíbio-társica é uma das estruturas maisfrequentemente lesada em atletas. Em 85% doscasos ocorre um processo de entorse nasequência de um mecanismo de inversãoassociado ou não a flexão plantar.Algumas dessas lesões podem deixar sequelas como é o caso da ICTT, aumentando o risco derecidivas ou mesmo de uma instabilidade
residual permanente com impacto na actividadedesportiva dos atletas.A ICTT tem sido descrita como a alteraçãoresidual mais comum do complexo articular daarticulação tíbio-társica, após lesão
(Caulfield,Delahunt & Kenneth, 2006). Segundo Karlsson eChan (2005), entre 10% a 76% dos sujeitos quesofreram lesão cápsulo-ligamentar da tíbiotársica,referiram ainda sentir alterações nestaarticulação, entre seis meses e um ano apóslesão.
Segundo Yeung, Chan e Yuan (1994), entre40% a 70% dos indivíduos que sofreram lesões
capsulo-ligamentares desenvolveram ICTT. Estasurge quando ocorre uma alteração da mecânica
da estabilidade articular, devido a sucessivaslesões, resultando em défices do controlo
neuromuscular (Gribble & Hertel, 2004). Namaioria dos casos, a instabilidade surge durante
a prática de exercício físico, em que após uma lesão, o retorno ao treino provoca lesões
recidivantes. Segundo Peters, Trevino e Renstrom (1991) após lesão capsulo-ligamentar
da articulação tíbio-társica, cerca de 10% a 30% dos indivíduos referem sintomas persistentes ou recidivas de lesões. Guskiewicz e Ross (2004) estimam que a frequência da sua ocorrência seja entre 30% a 78%. Uma parte importante da intervenção em fisioterapia na prevenção e tratamento da ICTT, integra programas de reeducação e de controlo sensório-motor, no sentido de uma melhoria ou
optimização dos mecanismos neurofisiológicos de controlo postural e consequente melhoria da
estabilidade articular, com minimização da OP em situações de maior risco de lesão capsuloligamentar, como acontece, por exemplo, na recepção após um salto e nas mudanças bruscas
de direcção e/ou velocidade. Pretendemos neste artigo elaborar uma revisão compreensiva e analítica da literatura que descreva de forma sucinta o conceito de ICTT, os seus processos etiológicos e fisiopatológicos que fundamentam a disfunção, assim como os métodos de avaliação da OP que nos permitam quantificar objectivamente a dimensão do mecanismos de controlo postural. Estes métodos
também servem para avaliar a efectividade dos programas de intervenção que os Fisioterapeutas
no desporto implementam em casos de atletas com ICTT.
Instabilidade Crónica da Tibio-Társica:
Conceitos e Etiologia
Não é consensual na literatura a definição de ICTT. Segundo Delahunt et al. (2010) a ICTT é
um termo utilizado em sujeitos que apresentam instabilidade mecânica e funcional da tíbiotársica
e que manifestam sintomas de sensação de instabilidade articular pelo menos um ano após a ocorrência de lesão e que tenham sofrido pelo menos dois entorses de média gravidade nos
últimos 2/3 anos. O desenvolvimento de instabilidade crónica da articulação tíbio-társica (ICTT) é um dos Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1 8 principais problemas residuais após lesão, sendo esta caracterizada como tendo uma componente mecânica e outra funcional. Os sintomas como episódios de sensação de instabilidade articular
(giving way), dor e défices em actividades
funcionais associados a ocorrência de recidivas
de lesão, determinam um quadro de ICTT
(Delahunt et al., 2010).
A ICTT apresenta uma etiologia multifactorial,
onde se associam factores como a laxidão
ligamentar, a fraqueza muscular, a diminuição
no limiar de sensibilidade dos mecanismos
proprioceptivos, desencadeando uma alteração
estrutural e biomecânica da articulação, com
consequente défice no controlo postural,
comparativamente a sujeitos saudáveis (Denegar
& Miller, 2002; Hubbard, Hertel & Sherbondy,
2006; Kavanagh, 1999; Willems, Witvrouw &
Verstuyft, 2002).
Hertel (2002) definiu a instabilidade crónica da
articulação tíbio-társica como um episódio
recorrente da sensação de instabilidade desta
articulação, devido a défices neuromusculares e
proprioceptivos, que reduzem a eficácia dos
mecani smos aferentes e eferentes na
estabilidade dinâmica da articulação.
Em condições normais, as informações
proprioceptivas - o sentido de posição e de
movimento articular - são obtidas pelos
mecanoreceptores articulares e receptores
musculares (fuso neuro-muscular e órgão
tendinoso de Golgi) após a detecção de um
deslocamento ou de uma perturbação do
movimento articular. É desencadeada uma
resposta reflexa neural que origina uma
activação neuromuscular, no sentido de
aumentar o stifness muscular e o controlo do
movimento articular, ou ainda a manutenção do
controlo postural (Baltaci & Kohl, 2003) e a
estabilidade funcional da articulação (Riemann
& Lephart, 2002). No entanto, após um entorse
da articulação tíbio-társica, a lesão nas
estruturas cápsulo-ligamentares resulta numa
redução da capacidade de detectar alterações no
sentido de posição e movimento articular
(Hertel, 2000) devido a um processo designado
por desaferenciação neural (Freeman, Dean &
Hanham, 1965).
As alterações no controlo postural e/ou nos
processos de controlo neuromuscular e sensóriomotor,
muitas vezes presentes em sujeitos com
ICTT, potenciam os riscos de recidivas de
entorses como um mecanismo etiológico
associado a este tipo de lesões. As sequelas
estruturais e funcionais que muitas vezes
permanecem após lesão, acentuam o risco de
recidiva e elevam o número de lesões crónicas
existentes.
Instabilidade Crónica da Tibio-Társica:
fisiopatologia e disfunção de controle motor
A ICTT é geralmente associada à instabilidade
mecânica (IM) e/ou à instabilidade funcional
(IF) da articulação tíbio-társica (Hertel, 2002;
Monaghan, Delahunt & Caulfield, 2005).
A IF foi descrita como uma tendência para a
articulação tíbio-társica “ceder” durante a
realização de actividades funcionais normais
(Freeman, 1965; Demeritt et al., 2002).
Segundo Konradsen et al. (1998) esta é uma das
principais complicações que ocorre após lesão,
desenvolvendo-se entre 15% a 60% dos atletas
que sofreram lesão.
Tropp (2002) descreve a IF como uma sensação
subjectiva de giving way ou sensação de
instabilidade articular caracterizada pela
ocorrência de movimento articular para além do
controlo voluntário, e não necessariamente para
além do limite de movimento articular
fisiológico.
Delahunt et al. (2005) consideraram que existe
uma alteração da posição do pé em sujeitos com
IFTT, antes e depois da recepção ao solo,
podendo contribuir para um aumento do risco de
lesão. Para além do risco de recidiva, existe a
possibilidade de sintomas residuais como a dor, o
edema e o giving way da articulação. Estes
sintomas têm sido utilizados quando se emprega
o termo de ICTT (Delahunt, 2007b), sendo esta
designação utilizada, quando a instabilidade, a
ocorrência de recidivas ou a sensação de giving
way persistem por mais de seis meses (Karlsson,
Eriksson & Sward, 1996).
A instabilidade mecânica (IM) foi definida como
o movimento da articulação tíbio-társica para
além do seu limite fisiológico, sendo um termo
frequentemente usado associado à laxidão
ligamentar (Tropp, 2002) e testado clinicamente
através testes específicos de integridade
ligamentar.
Hertel (2000) define a IM como um aumento da
laxidão ligamentar associada a excessiva
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
9
amplitude de movimento articular ao nível da
articulação subtalar, tibio-társica e/ou tíbioperonial
inferior devido a uma alteração
estrutural nas estruturas capsulo-ligamentares. O
autor descreve a IM como laxidão patológica
secundária a lesão das estruturas ligamentares
que suportam a articulação tíbio-társica.
C o n c l u i u a i n d a q u e a s r e s t r i ç õ e s
artrocinemáticas, as alterações degenerativas e
as alterações sinoviais são factores associados à
IM.
Outros autores têm tentado definir, através de
diversos estudos, a IM e a IF como entidades
totalmente distintas (Tropp, Askling & Gillquist,
1985), evidenciando que a IF pode existir
independentemente da IM (Lentell, Katzman &
Walters, 1990; Birmingham, Chesworth &
Hartsell, 1997). No entanto, diversos estudos
têm provado que as duas podem coexistir (Ryan
L, 1994). É geralmente aceite que apesar da IF
e da IM poderem existir isoladamente, a ICTT
geralmente ocorre devido a uma interacção
entre as duas (Hertel, 2002; Hertel, 2000;
Denegar & Miller, 2002; Wilkerson & Nitz,
1994).
Cerca de 45% de todas as lesões da articulação
tíbio-társica ocorrem durante a recepção de um
salto (McKay et al., 2001). Sujeitos com IF da
articulação tíbio-társica, apresentam alterações
do padrão de movimento antes do impacto ao
solo na recepção de um salto unipodal,
comparativamente com sujeitos saudáveis
(Caulfield & Garrett, 2002). Estas diferenças
podem surgir por alterações no controlo do
padrão de movimento devido a lesão anterior
(Caulfield & Garrett, 2004) ou a disfunções daí
decorrentes.
Brown e Mynark (2007) mostraram que
indivíduos com ICTT demoram mais tempo a
estabilizar após uma actividade dinâmica do que
o grupo de controlo não lesado. Ross,
Guskiewicz e Yu (2005) colocaram a hipótese
de que este aumento no tempo de estabilização
pode levar a um aumento de recidivas de lesões
na articulação tíbio-társica devido a dificuldades
acrescidas em executar de forma mais eficiente
uma recepção após um salto.
Durante a fase de recepção ao solo, os
mecanismos neuromusculares do membro
inferior são responsáveis pela desaceleração e
estabilização do centro de massa corporal que
através da actividade extensora, permitem
resistir ao colapso do membro inferior e atenuar
ou amortecer as forças verticais de reacção ao
solo (Devita & Skelly, 1992). Os sujeitos com
ICTT apresentam maior tempo de estabilização
do seu centro de massa após uma perturbação do
equilíbrio e após a recepção de um salto
relativamente a sujeitos saudáveis (Hiller,
Refshauge & Beard, 2004).
Estudos anteriores indicam que a instabilidade
funcional da articulação tíbio-társica resulta de
um atraso da resposta motora reflexa numa
situação de stress ligamentar da articulação
tíbio-társica e na lesão/perturbação funcional
dos receptores articulares aquando da primeira
lesão (Freeman et al., 1965; Wilkerson & Nitz,
1994). No entanto, há estudos que sugerem que
o controle dinâmico da articulação tíbio-társica é
obtido através de mecanismos de feedforward
pelo sistema nervoso central dando menor relevo
aos mecanismos de feedback através da acção
reflexa (Konradsen, Voight & Hojsgard, 1997).
Um défice no controlo postural manifesta-se
frequentemente em indivíduos que sofreram
entorses da articulação tíbio-társica agudos e
recidivantes (Freeman, 1965; Garn & Newton,
1988). Estes défices posturais são, mais
provavelmente, secundários a uma combinação
de défices de controlo neuromuscular e de
propriocepção (Hertel, 2002).
O controlo neuromuscular é definido como uma
activação motora inconsciente que ocorre na
preparação e durante uma resposta ao
movimento articular com o objectivo de manter
e restaurar a estabilidade funcional da
articulação (Holmes & Delahunt, 2009).
Foi classicamente explicado por Freeman et al.,
(1965) que uma alteração ao nível dos
mecanoreceptores após entorse leva a uma
diminuição na transmissão dos impulsos
aferentes para o sistema nervoso central,
levando a uma diminuição da actividade reflexa,
resultando em défices do equilíbrio e
consequente desenvolvimento de IF. Segundo
esta teoria, a estabilidade dinâmica da
articulação tíbio-társica está dependente da
capacidade de activação neuromuscular dos
músculos eversores (peroneais laterais), em caso
de uma perturbação inesperada em inversão, no
sentido de prevenir a ocorrência de lesão.
Indivíduos com IF demonstram ter um atraso e
uma diminuição da resposta reflexa dos músculos
peroneais devido a uma alteração do input
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
10
sensorial proveniente das estruturas capsuloligamentares
(Delahunt E., 2007a).
A dificuldade e o elevado tempo necessário para
recuperar o controlo postural após uma
perturbação do equilíbrio em inversão, em
sujeitos com IFTT poderá ser devido a um
reduzido controlo no movimento de inversão. Um
conjunto de factores poderá influenciar este
controlo, como a redução e/ou tardia detecção e
percepção do movimento de inversão e o
aumento do tempo de latência dos músculos
peroneais laterais (Hiller et al., 2007).
Konradsen e Magnusson (2000) verificaram que
os sujeitos com ICTT apresentam um défice na
capacidade de detecção dos movimentos activos
e passivos da articulação tíbio-társica,
nomeadamente no movimento de inversão.
Contrariamente, Riemann e Lephart (2002)
sugerem que a actividade reflexa do longo
peroneal dificilmente fornece a protecção
adequada à articulação durante uma actividade
dinâmica.
Dois estudos examinaram a actividade do
músculo peroneal durante a recepção de um
salto em indivíduos com IF. Em ambos, não foi
possível identificar qualquer diminuição do
tempo de reacção muscular dos peroneais
laterais após a recepção do salto (Caulfield et
al., 2004; Delahunt, Monaghan & Caulfield,
2006). No entanto, em ambos os estudos
verificou-se uma diminuição da actividade do
músculo longo peroneal antes do contacto ao
solo indicando que indivíduos com IF parecem
apresentar um défice do mecanismo de
feedforward do controle neuromuscular (Holmes
& Delahunt, 2009).
A combinação destes dois défices observados
poderá deixar a articulação do tornozelo
vulnerável a lesões recorrentes num contacto
inesperado com o solo, resultando numa lesão de
hiper-inversão e consequente estiramento e
lesão dos ligamentos laterais da articulação
tíbio-társica (Holmes & Delahunt, 2009).
Caulfield e Garret (2002) verificaram existir
diferenças significativas em relação ao ângulo/
posicionamento articular da articulação tibiotársica
e do joelho no momento de pré e póscontacto
durante um single-leg jump-landing
(SLJL) entre indivíduos saudáveis e com IFTT.
A partir dos 40 milissegundos pré-contacto ao
solo, os sujeitos com IFTT iniciam a flexão do
joelho, e a partir dos 20 milissegundos
apresentam uma preparação diferente do pé
para a abordagem ao solo. Não existindo
durante todo o movimento de pré-contacto
qualquer tipo de força externa aplicada aos
sujeitos, as alterações verificadas entre os dois
grupos ao nível do comportamento cinemático da
articulação tibio-társica, sugerem diferenças dos
mecanismos de feedforward dos programas de
controlo motor.
Num estudo de Delahunt et al. (2005),
o b s e r v o u - s e q u e s u j e i t o s c om I F T T
apresentavam um aumento significativo de
supinação antes e depois do contacto do pé ao
solo, assim como, um aumento significativo de
flexão do joelho – entre os 95 ms antes do
contacto ao solo até 5 ms após o mesmo,
podendo esta posição inapropriada da tibiotársica
estar relacionada com um aumento do
r i s c o d e l e s ã o , r e c i d i v a d e l e s ã o , e
consequentemente ICTT.
Num outro estudo de Delahunt et al. (2006) com
o objectivo de estudar o comportamento
cinemático e cinético das articulações da
articulação tibio-társica, joelho e anca e a
actividade muscular principal dos músculos
destas articulações durante um salto, verificouse
um aumento do movimento no plano frontal
da articulação do tornozelo - aumento da posição
em i n v e r s ã o n o s s u j e i t o s c om IFTT
comparativamente a um grupo de controlo sem
lesão, antes do contacto com o solo (dos 200 aos
95 ms pré-contacto) o que coincide com uma
diminuição s ignificat iva da act ividade
eletromiográfica do longo peroneal lateral no
momento pré-contacto ao solo. A diminuição da
actividade do músculo longo peroneal lateral no
momento pré-contacto ao solo deixa a
articulação tíbio-társica numa posição vulnerável
(maior posição de inversão) e qualquer
antecipação de contacto ao solo na recepção de
um salto, pode originar um maior risco de lesão
em hiperinversão.
Konradsen et al. (1997) sugerem que uma préactivação
da actividade muscular dos peroneais
laterais é necessária para uma efectiva e
adequada estabilização articular e prevenção de
entorse em inversão. Observaram ainda uma
posição de menor flexão dorsal - dos 90 aos 200
ms pós contacto, assim como, uma diminuição na
capacidade de desenvolver força excêntrica no
plano sagital no mesmo período de tempo. Estes
resultados sugerem que sujeitos com IF
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
11
apresentam um défice no controlo do movimento
de flexão dorsal (closed packed position), que
associada à diminuição da sua amplitude de
movimento leva a uma menor absorção de forças
de reacção ao solo durante a recepção de um
salto, aumentando o risco de lesão.
Evans et al. (2004) identificaram défices no
controlo postural em ambos os membros após
lesão cápsulo-ligamentar da articulação tíbiotársica
unilateral. Friden et al. (1989)
verificaram uma diminuição do controlo postural
em ambos os membros após uma lesão aguda
unilateral da articulação tíbio-társica,
comparativamente a um grupo de controlo
saudável. Tropp, Odenrick e Gillquist (1985)
justificaram estas afirmações defendendo a
exi s tência de al terações cent rai s nos
mecanismos de controlo postural que levam a
défices bilaterais após lesão unilateral. A
reforçar esta ideia, McKeon e Hertel (2008)
recomendam a não utilização do membro não
lesado como comparação para a avaliação do
controlo postural num membro instável, após
lesão aguda da articulação tíbio-társica.
Avaliação da Oscilação Postural na ICTT
O sistema sensoriomotor é responsável pela
manutenção da estabilidade articular funcional
através da integração da informação aferente e
eferente associada a comandos centrais, no
sentido de promover uma activação neuromotora,
e assim controlar/regular a estabilidade
dinâmica articular (Riemann & Lephart, 2002).
Este sistema sensoriomotor requer uma
interacção constante e eficiente entre sistemas
perceptivos e sistemas de acção ou de
movimento.
A avaliação do equilíbrio e do controlo postural
é um dos métodos para a determinação indirecta
de défices sensoriais após uma lesão da
articulação tíbio-társica e da ICTT.
O controlo postural é normalmente medido a
partir da oscilação postural, através da distância
e amplitude de deslocamento do centro de
pressão (Mattacola & Dwyer, 2002).
Alterações ao nível do sistema sensoriomotor
associadas a IF da articulação tíbio-társica têm
sido demonstradas pela avaliação do controlo
postural em apoio unipodal. Uma deficiente
integração sensório-motora ao nível da
informação aferente e eferente pode levar a
uma redução da estabilidade postural por
d i s f u n ç õ e s a o n í v e l d o s me c a n i smo s
neuromusculares de feedback e feedforward, o
que leva a um aumento da oscilação postural
(OP) em apoio unipodal em indivíduos com IF da
articulação tíbio-társica (Hertel &, Olmsted-
Kramer, 2007).
A medição do controlo postural, através do uso
de plataformas de força, tem sido usada como
forma de prevenir o risco de entorses e avaliar
os défices sensoriomotores quer em estadios subagudos
quer em casos de ICTT (McKeon &
Hertel, 2008).
A utilização de plataformas de forças permite a
medição, de entre outros parâmetros, da
d i s t â n c i a e d a á r e a p e r c o r r i d a p e l o
deslocamento do centro de pressão. As
plataformas Footscan® são os sistemas mais
utilizados devido à sua alta especificidade, fácil
manuseamento e software detalhado para a
análise clínica. Para além disso, fornece
informação sobre a mecânica do pé, cujas
possíveis alterações dinâmicas se tornam difíceis
de identificar por observação directa pelo
clínico. Desta forma, quanto mais informação se
obtenha acerca da condição clínica, é possível
uma maior eficácia do diagnóstico e maior
sucesso na intervenção.
De acordo com uma revisão sistemática
realizada por McKeon e Hertel (2008), a
avaliação do controlo postural através do uso de
plataformas de força tem uma maior relevância
na identificação de défices no controlo postural
em situações de lesões agudas relativamente à
determinação de alterações em condições de
ICTT. Segundo estes autores, ao contrário do
que acontece em lesões agudas da articulação
tíbio-társica, o grau de evidência obtido não
permite concluir que a ICTT esteja associada a
uma alteração no controlo postural. Em sentido
oposto, Lephart, Riemann e Myers (2002)
concluem pela existência de um aumento da
oscilação postural em indivíduos com ICTT.
A avaliação da OP é habitualmente realizada
através da medição dos deslocamentos sofridos
pelo centro de massa (CM) e centro de pressão
(CP). O centro de pressão é uma medida
indirecta da OP e é habitualmente utilizada pela
simplicidade dos instrumentos existentes para a
sua medição. A excursão do CP é avaliada
tridimensionalmente pela interacção entre o
apoio do pé e as forças de reacção ao solo,
indicando-nos o comportamento postural na
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
12
manutenção do equilíbrio (McKeon & Hertel,
2008).
O CP é definido como a projecção do centro de
gravidade na base de sustentação, sendo uma
medida indirecta no estudo da oscilação
postural. O deslocamento do CP é descrito
segundo coordenadas num plano antero-posterior
e medio-lateral, sendo a variação do seu
comprimento e área, parâmetros efectivos para
a medição da OP (Kim, Ferdjallah & Harris,
2009).
O comprimento do deslocamento do CP refere-se
à distância percorrida pelo centro de pressão
dentro da base de sustentação. A área é o
parâmetro que delimita espacialmente a
excursão do deslocamento do CP dentro da base
de CP no plano antero-posterior e médio-lateral
(Kim et al., 2009). Uma diminuição no
comprimento e área do deslocamento do CP e
uma redução da sua velocidade de excursão
indicam uma melhoria da eficiência do controlo
postural (Sefton et al., 2009).
Hertel, Miller e Denegar (2000) referem que os
testes de equilíbrio estático em apoio unipodal
não são suficientemente sensíveis para detectar
défices no controlo motor para a manutenção do
equilíbrio, considerando os testes dinâmicos mais
adequados para a identificação de défices
funcionais relacionados com alterações na
manutenção do equilíbrio em sujeitos com IFTT.
Um estudo realizado por Ross et al. (2005), com
uma amostra de 10 sujeitos com Instabilidade
funcional da tíbio-társica e 12 sujeitos sem
instabilidade, demonstrou que sujeitos com IF
apresentam um elevado tempo de estabilização
(TE) (p=0,03) após a recepção de um salto em
apoio unipodal (a 50-55% da sua impulsão
vertical máxima), comparativamente a sujeitos
saudáveis, sendo este TE maior no sentido
médio-lateral (1,90s ±0,77s) relativamente ao
sentido antero-posterior (1,54s ±0,50s)
(p=0,02). Os autores concluem que sujeitos com
IF apresentaram um défice ao nível da
estabilização dinâmica, e que as medições do TE
após a recepção de saltos devem ser utilizadas
como indicador de reintegração na actividade
desportiva.
Hertel e Olmester (2007) verificaram no seu
estudo que sujeitos com ICTT apresentaram um
aumento da velocidade de deslocamento do CP
no sentido antero-posterior e medio-lateral. De
acordo com os modelos dinâmicos do controlo
postural, o sistema nervoso central não controla
apenas a posição relativa do centro de oscilação
postural relativamente à base de sustentação,
mas também a sua velocidade relativa de
oscilação, para a manutenção da estabilidade
(Pai, 2003).
Os testes em SLJL têm sido frequentemente
utilizados para avaliar os efeitos da IFTT na
estabilidade postural dinâmica (Brown et al.,
2004; Wikstrom et al., 2005) e a sua melhoria
através de um treino de coordenação em
pacientes com ICTT (Ross & Guskiewicz, 2006).
A IFTT tem sido correlacionada com um
aumento do TE nos planos frontal e sagital e
diversos estudos sustentam este factor como o
responsável pelas alterações e défices existentes
na recepção de saltos (Brown et al., 2004; Ross
et al., 2005).
Ross et al. (2005) analisaram o TE no plano
frontal e sagital de um tornozelo estável e
instável durante a realização de um salto
unipodal e descreveram a segurança e precisão
das medidas do TE. Estes autores definiram o
tempo de estabilização como o intervalo de
tempo necessário para que a taxa de variação
das forças de reacção ao solo imediatamente
após a recepção de um salto em apoio unipodal
seja similar à taxa de variação das forças de
reacção ao solo numa posição de apoio unipodal
estável. Este último dado, o valor absoluto
mínimo de OP, é adquirido em apoio unipodal
durante 10 segundos, após a recepção de um
salto. Os sujeitos realizavam um salto a 50-55%
da sua impulsão vertical máxima bilateral
(medida a priori) e era-lhes pedido para
realizarem recepção unipodal e sua manutenção
durante 20 segundos. Cada medição foi
realizada sete vezes e foram realizados três
medições anteriores que serviam de treino para
o sujeito. Estes autores concluíram que o TE até
atingirem os valores de oscilação postural
semelhantes ao de uma posição estática, era
significativamente superior em sujeitos com
instabilidade funcional da articulação tíbiotársica.
Ainda, Scott e Guskiewicz (2004) verificaram
que o grupo de sujeitos com ICTT (n=14)
apresentou um TE superior no sentido anteroposterior
(3,27s ±0,72 vs 2,33 ±0,33s;
p<0,001) e médio-lateral (2,48 ±0,50s vs 2,00s
±0,65s; p=0,04), relativamente a um grupo de
controlo de sujeitos saudáveis (n=14).
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
13
A visão é um sistema determinante para o
controlo do equilíbrio. Quando existe um conflito
somatossensorial, como por exemplo, uma
plataforma móvel ou uma superfície esponjosa, o
equilíbrio pode ficar significativamente alterado
comparando a performance com informação
visual Vs sem informação visual. No entanto, se
o input somatossensorial está alterado devido a
lesão, ao retirar-se a informação visual, vai
aumentar significativamente a oscilação
(Bernier & Perrin, 1998). O sistema vestibular
tem pouca influência na manutenção do
equi l íbr io quando o s i s tema v i sual e
somatossensorial estão íntegros e activos
(Bernier & Perrin, 1998).
Se o input somatossensorial está alterado, como
se supõe que aconteça em caso de ICTT, o
sistema visual pode compensar o défice do
sistema somatossensorial. Desta forma, o
balanço entre as medições com os olhos fechados
e os olhos abertos é um indicador da integridade
do sistema somatossensorial (Dornan, Fermie &
Holliday, 1978), sendo o quociente de Romberg
um dos indicadores a que se pode recorrer para
avaliar a integridade do mesmo (Tarantola et
al., 1997; Lelard et al., 2010). Este quociente
representa o cálculo entre os valores obtidos nas
oscilações posturais em condições de olhos
fechados e olhos abertos, quantificando assim a
contribuição do sistema visual para o controlo
postural (Shabana et al., 2005).
Para além do uso de plataforma de forças para a
medição da oscilação postural, poderemos
recorrer a um instrumento de avaliação que
permita avaliar as consequências clínicas e
funcionais da instabilidade, como a FAOS (Foot
and Ankle Outcome Score). Esta é uma escala
de auto-preenchimento e que integra 42
questões distribuídas em cinco sub-escalas: dor,
outros sintomas, funcionalidade da vida diária,
funcionalidade no desporto e laser e qualidade
de vida relacionada com o pé e tibio-társica
(Ross, Brandsson & Karlsson, 2001).
Conclusão
O desenvolvimento de instabilidade crónica da
articulação tíbio-társica (ICTT) é a alteração
mais comum após lesão deste complexo
articular, sendo esta caracterizada como tendo
uma componente mecânica e/ou funcional. Os
sintomas como episódios de sensação de
instabilidade articular (giving away), dor e
défices em actividades funcionais associados a
ocorrência de recidivas de lesão, determinam um
quadro de ICTT (Delahunt et al., 2010).
A avaliação da OP é realizada pela medição da
área e comprimento do deslocamento do centro
de pressão, através do recurso a plataformas de
força. Esta avaliação pode igualmente ser
complementada pela utilização de instrumentos
de avaliação, como a FAOS.
Enfatizamos a importância da avaliação
dinâmica do controlo postural, onde os
mecanismos de feedforward têm especial
relevância. A avaliação da oscilação postural,
nomeadamente em SLJL, e do tempo de
estabilização, deve ser parte integrante deste
tipo de avaliação clínica.
Estando a ICTT associada a défices no sistema
sensorio-motor, é uma constante na prática da
fisioterapia no desporto a utilização de programa
de reeducação sensorio-motora, na melhoria da
estabilidade, no sentido de prevenir e/ou
minimizar o risco de recidiva de lesão e
consequente melhoria da performance do atleta,
tanto em sujeitos com instabilidade, como em
sujeitos saudáveis (prevenção). Desta forma, é
fundamental avaliar a evidência que esses
programas podem ter na optimização e na
efectividade dos mecanismos de protecção
articular e de controlo postural.
Bibliografia
Baltaci, G. & Kohl, H. W. (2003). Does
proprioceptive training during knee and ankle
rehabilitation improve outcome? Physical
Therapy Reviews, 8, 5–16.
Birmingham, T. B., Chesworth, B. M., Hartsell,
H. D., et al. (1997) Peak passive resistive
torque at maximum inversion range of motion in
subjects with recurrent ankle inversion sprains.
Journal of Orthopedics Sports Physical Therapy,
25, 342-8.
Brown, N. & Mynark, R. (2007) Balance deficits
in recreational athletes with chronic ankle
instability. Journal of Athletic Training, Jul-Sep:
42(3), 367-73.
Brown et al. (2004) Assessing functional ankle
instability with joint position sense, time to
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
14
stabilitation and electromyography. Journal of
Sport Rehabilitation. 13(2), 122-134.
Caulfield, B. M. & Garrett, M. (2002)
Functional instability of the ankle: differences in
patterns of ankle and knee movement prior to
and post landing in a single leg jump.
Internationl Journal of Sports Medicine, 23,
64-68.
Caulfield, B. & Garrett, M. (2004) Changes in
ground reaction force during jump landing in
subjects with functional instability of the ankle
joint. Clinical Biomechanics, 19, 617-621.
Caulfield, B., Delahunt, E. & Kenneth, M.
(2006) Altered neuromuscular control and ankle
joint kinematics during walking in subjects with
functional instability of the ankle joint. American
Journal of Sports Medicine, 34 (12), 1970-77.
Caulfield, B., Crammond, T., O’Sullivan, A., et
al. (2004) Altered ankle-muscle activation
during jump landings in participants with
functional instability of the ankle joint. Journal
Sport Rehabilitation, 13, 189-200.
Delahunt, E. et al. (2010) Inclusion Criteria
when Investigating Insufficiencies in Chronic
Ankle Instability. Medicine & Science in Sports
& Exercise, Nov: 42(11), 2106-2121.
Delahunt , E. (2007a) Neuromus cular
contributions to functional instability of the
ankle. Journal of Bodywork and Movement
Therapies, 11, 203-213.
Delahunt, E. (2007b) Peroneal reflex
contribution to functional instability of the ankle.
Physical Therapy in Sport, 8, 98-104.
Delahunt, E., Monaghan, K. & Caulfield, B.
(2005) Altered ankle joint positioning during
jump landing in subjects with functional ankle
instability (FAI). ISB XXth Congress
Proceedings, 243.
Delahunt, E., Monaghan, K. & Caulfield, B.
(2006) Changes in lower limb kinematics,
kinetics, and muscle activity in subjects with
functional instability of the ankle joint during a
single leg drop jump. Journal of Orthopedic
Research, 24, 1991-2000.
Demeritt K. M., Schultz S. J. & Docherty C. L.,
et al (2002) Chronic ankle instability does not
affect lower extremity functional performance.
Journal of Athletic Training, 37, 507-11.
Denegar, C. R. & Miller, S. J. (2002) Can
chronic ankle instability be prevented?
Rethinking management of lateral ankle sprains.
Journal of Athletic Training, 37, 430-5.
Devita, P. & Skelly, W. A. (1992) Effect of
landing stiffness on joint kinetics and energetic
in the lower extremity. Medicine & Science
Sports & Exercise, 24, 108-115.
Evans et al. (2004) Deficits in Postural control
following lateral ankle sprain. Foot Ankle
Journal. 25(11), 833-839.
Freeman, M. A., Dean, M. R. & Hanham, I. W.
(1965) The etiology and prevention of functional
instability of the foot. Journal of Bone and Joint
Surgery, Br, 47, 678-85.
Frieden, T. et al. (1989) A stabiliometric
technique for evaluation of lower limb
instabilities. American Journal of Sports
Medicine, 17(1), 118-122.
Garn, S. N. & Newton, R. A. (1988) Kinesthetic
awareness in subjects with multiple ankle
sprains. Physio Therapy, 11, 1667-71.
Garrick, J. G. (1997) The frequency of injury
mechanism of injury, and epidemiology of ankle
sprains. American Journal of Sports Medicine,
5, 241-2.
Gribble, P. A. & Hertel, J. (2004) Effect of
lower-extremity muscle fatigue on postural
control. Archives of Physical Medicine and
Rehabilitation, 85, 589-92.
Guskiewicz, K. & Ross, S. (2004) Examination
of static and dynamic postural stability in
individuals with functionally stable and unstable
ankles. Clinical Journal of Sports Medicine, 14
(2), 332-38.
Hertel, J., Miller & S., Denegar, C. (2000).
Intra-test and inter-test reliability during the
Star Excursion Balance Test. Journal of Sports
Rehabilitation 9, 104–116.
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
15
Hertel, J. & Olmsted-Kramer, L.C. (2007)
Deficits in time-to-boundary measures of
postural control with chronic ankle instability.
Gait Posture. 25(1):33–9.
Hertel, J. (2002) Functional anatomy
pathomechanics and pathophysiology of lateral
ankle instability. Journal of Athletic Training, 37
(4), 364-75.
Hertel, J. (2000) Functional instability following
lateral ankle sprain. Sports Medicine, 29,
361-71.
Hiller, C. et a.l (2007) Balance and recovery
from a Perturbation are impaired in people with
a functional Ankle Instability. Clinical Journal of
Sport Medicine, 17 (4), 269-275.
Hiller, C. E., Refshauge, K. M. & Beard, D. J.
(2004) Sensoriomotor control is impaired in
dancers with functional
ankle instability. American Journal of Sports
Medicine, 32, 216-223.
Holmes, A. & Delahunt, A. (2009) Treatment of
common deficits associated with chronic ankle
instability. Sports Medicine, 39 (3), 207-224.
Hubbard, T. J., Hertel, J. & Sherbondy, P.
(2006) Fibular position in individuals with selfreported
chronic ankle instability. Journal
Orthopedic & Sports Physical Therapy, 36, 3-9.
Kavanagh, J. (1999) Is there a positional fault
at the inferior tibiofibular joint in patients with
acute or chronic ankle sprains compared to
normals? Manual Therapy, 4, 19-24.
Karlsson, J., Eriksson, B. & Sward, L. (1996)
Early function treatment for acute ligament
injuries of the ankle joint. Scandinavian Journal
of Medicine & Science in Sports, 6 (6),
341-345.
Karlsson, J. & Chang, K. M. (2005) ISAKOSFIMS
World Consensus Conference on Ankle
Instability. Stockholm.
Kim, G., Ferdjallah, M. & Harris, G. (2009)
Fast Computational Analysis of Sway Area Using
Center of Pressure Data in Normal Children and
Children with Cerebral Palsy. American Journal
of Biomedical Sciences, 1(4), 364-372.
Konradsen, L., Voight, M. & Hojsgaard, C.
(1997) Ankle inversion injuries. The role of the
dynamic defense mechanism. American Journal
of Sports Medicine, 25, 54-58.
Konradsen, L. & Magnusson, P. (2000)
Increased inversion angle replication error in
functional ankle instability. Knee Surgery,
Sports Traumatology, Arthroscopy, 8, 246-251.
Lentell, G., Katzman, L. & Walters, M. (1990)
The relationship between muscle function and
ankle stability. Journal of Orthopedics Sports
Physical Therapy, 11, 605-11.
Lephart, S. M., Riemann, B. L. & Myers, J. B.
(2002) Sensorimotor system measurement
techniques. Journal of Athletics Training, 37
(1), 85-98.
Mattacola, C.G. & Dwyer, M.K. (2002).
Rehabilitation of the ankle after acute sprain or
chronic instability. Journal of Athletic Training.
37(4):413–429.
McKay, G. D., Goldie P. A., Payne W. R. & Oaks
B. W. (2001) Ankle injuries in basketball: injury
rate and risk factors. British Journal of Sports
Medicine, 35, 103-108 .
Mckeon, P.O. & Hertel, J. (2008) Systematic
review of postural control and lateral ankle
instability, part I: can deficits be detected with
instrumented testing. Journal of Athletic
Training. 43, 293–304.
Monaghan, K., Delahunt, E. & Caulfield, C.
(2005) Ankle function during gait in patients
with chronic ankle instability compared to
controls. Clinical Biomechanical, 21, 168-74.
Peters, J., Trevino, S. & Renstrom, P. (1991)
Chronic lateral ankle instability. Foot Ankle, 12,
182-191.
Pai, Y.C. (2003) Movement termination and
stability in standing. Exercise and Sport Science
Reviews, 31(1):19–25.
Riemann, B. L. & Lephart, S. M., (2002) The
sensorimotor system, part I: the physiologic
Revista Portuguesa de Fisioterapia no Desporto | Volume 6 Número 1
16
basis of functional joint stability. Journal of
Athletic Training, 37 (1), 71-9
Riemann, B. L. & Lephart, S. M. (2002) The
sensorimotor system, part II: The role of
proprioception in motor control and functional
joint stability. Journal of Athletic Training, 37
(1), 80-84
Ryan, L. (1994) Mechanical Stability, muscles
strength, and proprioception in the functionally
unstable ankle. Australian Journal of
Physiotherapy, 40, 41-47
Ross, E. M., Brandsson, S. & Karlsson, J.
(2001) Validation of the foot and ankle outcome
score for ankle ligament reconstruction. Foot
and Ankle International, 22 (10), 788-794.
Ross, S. E., Guskiewicz, K. M. & Yu B. (2005)
Single leg jump-landing stabilization times in
subjects with functionally unstable ankles.
Journal of Athletic Training, 40, 298-304
Ross, S.E. & Guskiewicz, K.M. (2006) Effect of
coordination training with and without stochastic
resonance stimulation on dynamic postural
stability of subjects with functional ankle
instability and subjects with stable ankles.
Clinical Journal of Sports Medicine 16, 323–
328.
Scoot & Guskiewicz (2004) Examination of
static and dynamic postural stability in
individuals with functionally stables and unstable
ankles. Clinical Journal of Sports Medicine, 14
(2), 332-338.
Sefton, J.M., et al. (2009). Sensorimotor
function as a predictor of chronic ankle
instability. Clinical Biomechanics. 24, 451–458.
Suda, E., Amorim, C. & Sacco, I. (2009)
Influence of ankle functional instability on the
ankle electromyography during landing after
volleyball blocking. Journal of Electromyography
and Kinesiology, 19, 84-93.
Thacker, S., Stroup, D., Branche, C., Gilchrist,
J., Goodman, R. & Weitman, E. (1999) The
prevention of ankle sprains in sports - A
systematic review of the literature. American
Journal of Sports Medicine, 27 (6), 753-760.
Tropp, H. (2002) Functional ankle instability
revisited. Journal of Athletic Training, 37,
512-5.
Tropp, H., Askling, C. & Gillquist, J. (1985)
Prevention of ankle sprains. American Journal
of Sports Medicine, 13 (4), 259-62.
Tropp, H., Odenrick, P. & Gillquist, J. (1985)
Stabilometry recordings in functional and
mechanical instability of the ankle joint.
International Journal of Sports Medicine, 6,
180-182.
Willems, T., Witvrouw, E. & Verstuyft, J., et al
(2002) Proprioception and muscle strength in
subjects with a history of ankle sprains and
chronic instability. Journal of Athletic Training,
37, 487-93.
Wilkerson, G. B. & Nitz, A. J. (1994) Dynamic
ankle stability: mechanical and neuromuscular
i n t e r r e l a t i o n s h i p s . J o u r n a l o f Sp o r t s
Rehabilitation, 3, 43-57.
Wikstrom, L.A. et al. (2005) Detection of
dynamic stability deficits in participants with
functional ankle instability. Medicine & Science
Sports & Exercise. 37(2), 169-175.
Yeung, M., Chan, K., So, C. & Yuan, W. (1994)
An epidemiological survey on ankle sprain.
British Journal of Sports Medicine, 28,
112-116.
 Quase todos os atletas já ouviram falar em pubalgia e muitos já sofreram com este problema, no entanto pubalgia ainda é um termo envolto em várias dúvidas e mal-entendidos.
Quase todos os atletas já ouviram falar em pubalgia e muitos já sofreram com este problema, no entanto pubalgia ainda é um termo envolto em várias dúvidas e mal-entendidos.




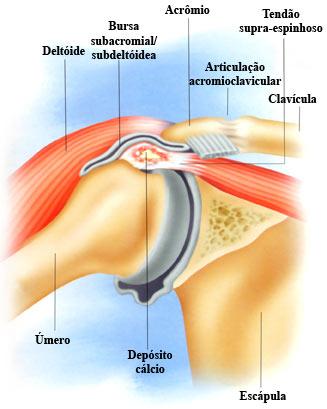 As regiões mais afetadas são: ombros, cotovelos, joelhos e quadris. No entanto, ocorre mais frequentemente no ombro, pois este possui uma grande quantidade de bursas.
As regiões mais afetadas são: ombros, cotovelos, joelhos e quadris. No entanto, ocorre mais frequentemente no ombro, pois este possui uma grande quantidade de bursas.